
近日,一名34岁孕妇,在妊娠26周后,因高血压合并子痫前期入院,后在北医三院经抢救无效死亡。此事件引发社会强烈关注,子痫前期这种很多人并不了解的疾病,也一夜之间成了热门话题。这到底是怎样一种疾病?有多凶险呢?准妈妈们又有什么方法来预防呢?日前,记者就此采访了江门市五邑中医院产科主任何丽平。
文/图 江门日报记者 邓榕
实习生 黄逸婷(除署名外)
A
六类女性,为子痫前期的高危人群
“子痫前期属于妊娠期高血压疾病的五种类型之一,是妊娠期特发疾病。”何丽平说,表现为怀孕前血压正常的孕妇在妊娠20周以后出现高血压、伴或不伴蛋白尿,严重时全身多个器官或系统受累,发病率约占全部妊娠的3.9%。
据悉,目前还没有明确任何一种单一因素,能够解释所有子痫前期发病的病因和机制。何丽平说,发病原因可能涉及母体、胎盘和胎儿等多种因素。
一、滋养细胞侵袭异常:可能是子痫前期发病的重要因素。患者滋养细胞侵入螺旋小动脉不全,子宫螺旋小动脉重铸不足,异常狭窄的螺旋小动脉使得胎盘灌注减少和缺氧,最终导致子痫前期的发生。
二、免疫调节功能异常:母体对于父亲来源的胎盘和胎儿抗原的免疫耐受缺失或者失调,是子痫前期病因的重要组成部分。
三、血管内皮细胞损伤:氧化应激、抗血管生成和代谢性因素,以及其他炎症介质可导致血管内皮损伤而引发子痫前期。
四、遗传因素:子痫前期是一种多因素多基因疾病,有家族遗传倾向。患子痫前期的母亲其女儿子痫前期发病率为20—40%;患子痫前期的妇女其姐妹子痫前期发病率为11—37%;双胞胎中患子痫前期的妇女其姐妹子痫前期发病率为22—47%。
五、营养因素:已发现多种营养如低蛋白血症和钙、镁、锌等微量元素缺乏,与子痫前期发生发展有关。
何丽平说,以下六类女性为子痫前期的高危人群:
一、年龄≥40岁或体质指数(BMI)≥28kg/m2的女性;
二、有子痫前期家族史(母亲或姐妹)、既往子痫前期病史的女性;
三、存在的内科病史或隐匿存在(潜在)的疾病(包括高血压病、肾脏疾病、糖尿病和自身免疫性疾病如系统性红斑狼疮、抗磷脂综合征等)的女性;
四、初次妊娠、妊娠间隔时间≥10年,此次妊娠收缩压≥130mmHg或舒张压≥80mmHg(孕早期或首次产前检查时)的女性;
五、孕早期24h尿蛋白定量≥0.3g或尿蛋白持续存在(随机尿蛋白≥++1次及以上)的女性;
六、多胎妊娠的女性。
B
高血压、蛋白尿、水肿,是子痫前期的常见表现
子痫前期有时来得很突然,因此意识到相关症状显得尤为重要。那么,它有哪些常见的临床表现呢?
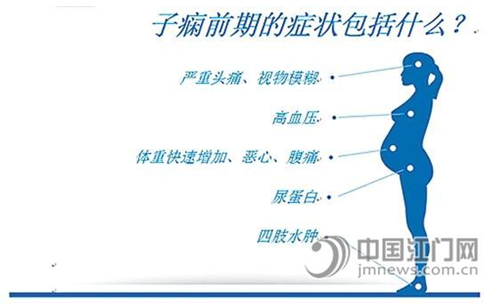
首先,是高血压。“血压升高≥140/90mmHg是子痫前期的临床表现特点。”何丽平说,血压缓慢升高时患者多无自觉症状,于体检时发现血压增高,或在精神紧张、情绪激动、劳累后,感头晕、头痛等;血压急骤升高时,患者可出现剧烈头痛、视力模糊、心悸气促,可引起心脑血管意外。重度子痫前期患者血压继续升高,≥160/110mmHg,会伴有心肺、肝、肾等器官功能衰竭及血液系统功能障碍。
其次,是蛋白尿。“尿蛋白可随着血管痉挛的变化在每一天中有所变化。”何丽平说,重度子痫前期患者尿蛋白继续增加,出现大量蛋白尿,尿蛋白定性≥(++),或24小时尿蛋白定量≥2g。
第三,是水肿。“可表现为显性水肿和隐性水肿,前者多发生于踝部及下肢,也可表现为全身水肿,特点为休息后不消失,或突然出现,迅速波及全身甚至出现包括腹腔、胸腔、心包腔的浆膜腔积液。”何丽平说,后者是指液体潴留于组织间隙,主要表现是体重的异常增加。更严重的子痫前期,还会经历这些症状:严重或持续性头痛;视力变化,包括重影、模糊、有闪光感、光线敏感性、暂时性失明;上腹部剧烈疼痛;恶心呕吐等。
“不过,每个女性的症状可能会有差异,而且非重型的子痫前期往往不会伴随特别明显的症状。此外,部分子痫前期的症状,如肿胀和体重增加,即便是一个健康的孕妇,也会有这种变化,因此子痫前期的判断在早期显得有点被动。”何丽平说,子痫前期患者高血压一般在妊娠20周以后出现,但是慢性高血压合并子痫前期患者在孕20周前可能存在但未被发现,因此,孕妇应该定期去医院进行规律产检,做到有问题早发现、早处理。
那么,有什么方法可以预防子痫前期吗?“目前尚无有效的预防方法,冬春季节是子痫前期的高发期,高危人群采取以下措施,可能会有一定效果。”何丽平说,首先,保证合理饮食,做到营养均衡,适当补充钙、维生素,适量摄入食盐、饱和脂肪酸等;其次,有高凝倾向的孕妇口服低剂量的阿司匹林;第三,在医生指导下做运动计划,适度运动;第四,做好体重管理。
C
子痫前期危及母婴健康,
及时治疗可降低风险
据悉,子痫前期的病情越重,发生的时间越早,对母亲和宝宝的危害也就越大。“大多数在接近预产期时患上轻微先兆子痫的女性,如果接受良好的治疗,妈妈和宝宝的情况都会比较好。”何丽平说,但如果子痫前期病情较严重,会造成心脏、大脑、肾脏等器官的损害,出现心肌缺血缺氧、肺水肿、脑血管疾病、急性肾衰等,均有可能导致孕妇死亡。
此外,子痫前期还可能累及胎盘与胎儿。一是子痫前期容易出现全身小动脉痉挛,从而导致胎盘供血供氧不足,使胎儿生长受限;二是重度子痫前期会造成胎盘功能减退,出现栓塞、内皮损伤,容易导致胎盘早剥、胎儿宫内窘迫,最终造成死胎、死产以及新生儿死亡;三是如果孕妇病情严重,为控制病情不得不提早终止妊娠导致胎儿早产,使得早产儿并发症和死亡率增加。
“虽然目前尚无有效的办法控制该病的发生,但预防在先,及时采取治疗手段,可以降低严重并发症发生的风险和悲剧的发生概率。”何丽平说,根据中华医学会2015年妊娠期高血压疾病诊治指南,对存在子痫前期复发风险如存在子痫前期史(尤其是较早发生子痫前期史或重度子痫前期史);有胎盘疾病史如胎儿生长受限、胎盘早剥病史;存在肾脏疾病及高凝状况等子痫前期高危因素者,可以在妊娠早中期(妊娠12—16周)开始服用小剂量阿司匹林(50—100mg),可维持到孕28周,但是,仍需注意对孕妇的基础疾病和前次子痫前期发病因素进行排查。
对于存在基础疾病如自身免疫性疾病等的孕妇,不能仅给予小剂量阿司匹林,建议孕前在专科行病情评估,以便能获得针对性药物的及早治疗和子痫前期预防的双重目的。
据悉,对于子痫前期,江门市五邑中医院产科也有自己的治疗特色。“通常是对症治疗和个体化治疗相结合。”何丽平说,对于轻度患者,多采取镇静治疗,让患者休息和适当地补充钙、维生素,限制盐分摄入;对于重度患者,则要用药物进行治疗,有效地降压、解痉,将患者的血压降到可控的合理范围之内,密切监测母胎情况,经积极治疗但病情仍加重的孕妇,医生会建议其及时终止妊娠,最大程度保障孕妇的生命安全。
在药物使用上,该科也是采取中西医结合治疗,会使用中药或中成药辅助降压药进行治疗,一来可以让降压效果更好,二来可减轻降压药的不良反应,在一定程度延长妊娠。
